Ӱ����֪��Ϊ�Ʒ�����ʧ����˯�����������
���ߣ������ڿ��� ��Դ�����ı༭���� ���ڣ�2022-05-18 08:36������
ժ Ҫ��Ŀ��:̽��ʧ�ߵ���֪��Ϊ�Ʒ��ڽ���ʧ������֪�����е�Ӱ�����ء�����:2016��3-9���ڹ㰲��ҽԺ��������������70������ʧ���ߣ���¼���ߵ�һ���������(���䡢�Ա𡢲��̡������̺Ⱦơ�����ʷ���ܽ����̶ȡ���ҵ���������״�����������弲��)��������ǰ�����Ƶ�4�ܡ����ƽ���(���Ƶ�8��)ʱ����¼�����ʧ�����س̶�ָ��(ISI)��˯�߸��������̬������(DBAS)��������������(BDI)�ͱ��˽�������(BAI)�����ӣ��������Ƚϻ��ߵ�һ��������DBAS�����Ƿ���ء����߲�ͬʱ��������÷���������:(1)���ƽ���ʱ��ISI��DBAS������ǰ�ܷ������½�(F=157.796,86.951;P<0.001);(2)����8������֮���߲���һ������(���䡢�ܽ����̶ȡ��Ƿ�����Լ�����ʱ��)��DBAS�ֲܷ�����ͳ��ѧ����(P<0.05);(3)���������ƽ���ʱ��ʧ�����س̶�ָ��(ISI)��������������(BDI)�ͱ��˽�������(BAI)������(ISI��BAI��BDI)��DBAS�ֳܷʸ���أ��������ͳ��ѧ����(P<0.05)������:CBT-I���ƶ���ʧ���ߵ���֪ƫ�������Ч���������⣬���ߵ������仯���������������CBT-I�����У�����֪ƫ����ƾ���DZ��Ӱ�졣
�ؼ���:����ʧ��;��֪��Ϊ�Ʒ�;��֪ƫ��;˯�߸��������̬��;
Factors affect beliefs of insomnia patients with CBT-I
REN Xinrui WANG Jian GUO Jiale
Departmentof Psychology,University of Chinese Academy of Sciences
Abstract��
Objective:To investigate the influencing factors of cognitive behavior therapy for insomnia in correcting the cognitive process of insomniac patients.Methods:From March 2016 to September 2016,70 patients with chronic insomnia treated in the Outpatient Department of Psychology of Guang'anmen Hospital were selected.The general data(age, gender, course of disease, smoking and drinking, family history, educational level, employment, marital status and physical diseases)of the patients were recorded.Before treatment, at the 4 th week of treatment and at the end of treatment(the 8 th week of treatment),Insomnia Severity Index(ISI),Dysfunctional Beliefs and Attitudes about Sleep Scale(DBAS),Beck Depression Inventory(BDI)and Beck Anxiety Inventory(BAI)were recorded.The correlations of the general data with DBAS and the scale score at different times were analyzed and compared.Results:(1)At the end of treatment, the total scores of ISI and DBAS decreased significantly compared with those before treatment(F=157.796,86.951;P<0.001).(2)After treatment for 8 weeks, statistically significant differences were found in age, educational level, smoking, course of disease and total DBAS score(P<0.05).(3)At the end of treatment, ISI,BDI and BAI were negatively correlated with total DBAS score, with statistical significance(P<0.05).Conclusion:CBT-I has significant efficacy in the improvement of cognitive bias in patients with insomnia.In addition, patients' emotional changes and some social characteristics have potential effects on the improvement of cognitive bias in CBT-I.
Keyword��
Chronic insomnia; Cognitive behavioral therapy; Cognitive bias; Dysfunctional beliefs and attitudes about sleep;
ʧ�߸����ǵ������������ฺ��Ӱ�졣ҹ���˯������ͨ�������ż�ͥ����ᡢְҵ��ѧҵ��������Ҫ����Ĺ�������[1]������ʧ�ߵ���Ҫ�Ʒ�Ϊ��֪��Ϊ�Ʒ�(cognitive-behavioral therapy for insomnia, CBT-I)�ʹ���ҩ������[2]��ҩ���Ʒ�����Ч�졢��ȡ�������г������ܵķ��գ�ʹ���Ƶĸ�����Զ����������[3],��˽����Ƽ����ڶ�������[4]����ҩ��������ȣ�CBT-I���������ʸߡ���Ч�־õ����ƣ���Ŀǰ�������ձ��Ƽ�������ʧ���ϰ�����ѡ�Ʒ�[5,6]����ǰ���CBT-I���о����֣���˯���ϰ��Ļ�����˯�����ⷽ������Ŵ�����֪����[7,8]��Rosenthal����ͨ��ʵ�鷢�֣��������֪������֪��˯������Ӱ��̶ȱ�����������Ҷ���Ӱ��̶ȸ�10��[9]���ɴ˿ɼ�����֪������CBT-I���ƹ����з��ӹؼ����ã������ڻ�����֪״���ĸ�����쵼����Ч�ij������ֳ�һ���̶ȵIJ��������б�Ҫȫ�����CBT-I�����У���ʧ����˯��������̬�ȵĽ�������DZ��Ӱ������أ���Ԥ���Եز�ȡ��ʩ�������������ƹ�������Ч���ȶ����Լ�Ԥ��ij�����Ч��
1 �����뷽��
1.1 ����
2016��3-9���ڹ㰲��ҽԺ�������������Ļ��ߣ���������ٷ��ϡ�˯���ϰ����ʷ��ࡷ������(ICSDBAS-3)����ʧ��(Chronic Insomnia)����ϱ�����ȷ���Ϊ����ʧ�ߣ���Сѧ�������ܽ����̶ȣ������ƿ�ʼʱ��ֹͣ���ô���ҩ��ų�������δ�����ĸ��ྫ���ϰ�������������κξ�����˫������ϰ������в�ʷ֤��ʧ�̷��ڸ��ྫ��������ҩ������弲�������ʧ�ߣ���PSG��鷢�ְ�����������˯���ϰ�����˯�ߺ�����ͣ�ۺ������������ۺ����ȣ���˯��ʱ�����һ����ҩ��ƾ����û����������и�������Ů�ԡ���ʼ�绰ɸѡ�ϸ��ѡ�����о��߽���������̸�������ռ��˿�ѧ���ϼ��䲡ʷ���ϡ������ѷ��ô���ҩ�ﻼ���ڱ��о���ʼǰ2����ͣ��ԭ����ҩ��[10,11,12]��
���������70�����ߣ�����4������������ʧ����ϱ���3����Ըͣҩ����ֹͣĿǰ�������Ʒ��˳����ƣ�2������Ը����8������Э���˳���2�����䣬��ص��������ڵػ�Ըִ����Ϊ�Ʒ���������ǰ4���˳��о�������59����������ȫ�������������������12����Ů��47��������Ϊ18��72(46.75±13.16)�ꡣ�������뻼�߾�ǩ������֪��ͬ���飬Ը������������������о�����ͨ���й���ҽ��ѧԺ�㰲��ҽԺҽѧ����ѧίԱ�������(�������ţ�2016-045-KY-01)��
1.2 ����
1.2.1 �����Ŷ����
���о���6����רҵ�����ҽʦ��ѵ������ʦ����ִ�У�ÿλ����ʦ�ڱ��о���ʼǰ����������һ���µ�CBT-I��ѵ�������о���ʼǰ�����й�����3���ٴ����ߵ�ʵ�����ƣ�������ͬ���Ʋ��Ͽ�չ���ƣ����רҵ��ѵҽʦ�Ը�λ����ʦ������ˮƽ�����˱�����������ȷ��ÿ������ʦ������ͬ������Ч���������߱�������������ʦ��չ���ơ�
1.2.2 �����
���о�����8��CBT-I���Ʒ���[13]����1��ʱ�ɼ�˯���ռǣ�����ȡ�κθ�Ԥ������˫�������������ˣ������о���Ա�������Ʒ�����ʣ��7�����ö�Ӧ�����Ƽ�����ͬʱ������ÿ�λ�̸ʱ�뻼��һ��ع�˯���ռǣ���Ⲣ�ʵ��������Ʒ��������Ƶ�8����ȫ�����ø������ƣ�������Ҫ������¼˯���ռ�56�졣
���Ƽ���������˯�������Ʒ�(sleep restriction therapy, SRT)���̼������Ʒ�(stimuli control therapy, SCT)��˯����������������ѵ����������֪��������֪�ؽ��������ڼ�Ϊȷ��ÿλ���߾��漰����ȫ��������ÿһ�ܰ��Ų�ͬ�������ص㣬������Ϊ���߽���������ȷ�����������ݣ�����˯�������Ʒ����̼������Ʒ��Ƿ���ɻ��¼��˯���ռ��ϡ������Ʒ������������£���˯�������Ʒ�[14]:���ݻ�������������������ڴ�ʱ�䣬ǿ����˯������������˯��ʱ�䲢�ǹ̶����䣬��������Ч������ֱ���ﵽ���ʱ�����̶����������ڴ�����˯ʱ��̫����������˯����ʹʧ��֢״���ء���ʵʩ˯�������Ʒ�ʱ�����߱�Ҫ�������ڼ䲻�ϵ����ڴ�ʱ��ij��̡�ͨ�������ڴ�ʱ�伤�����߳��ֽ���̶ȵ�˯�߰��ᣬ��ʹ˯��Ч����ߡ����Ʒ��������Dz����������������Խ����ڳ��������е��Ա��֣��Ӷ���Ӱ��CBT-I����Ч��˯�������Ʒ�ʵʩʱ��Ҫ�������¼��㣺���ȣ��ο�����2�ܻ����ϵ�˯���ռǣ�������������ƽ��ÿ�����˯��ʱ�䣻��θ�����ʱ��ȥ�����ڴ�ʱ�䣻֮��ͨ�������������м�¼��˯���ռǣ�����ʦÿ�ܰ����������˯��Ч�ʡ���˯��Ч��≥90%ʱ�����߿��Խ��Լ��ڴ�ʱ������15��20���ӡ�����Ч�ʲ�����80%,����Ҫ����15��20���ӣ���˯��Ч��������֮�䣬����Ҫ���ӻ�����ڴ�ʱ�䡣�ڴ���Ҫע�⣬������Ϊ�����ˣ����轫���˯��Ч�ʵ�����75%�����⣬���л��ߵ��ڴ�ʱ�䶼��Ӧ����4.5h; ���Ʒ������ڼ䣬�ɸ��ݻ������������������С˯(15��30����),���������Ƴ��ڣ�С˯������Ҫ�����ע���ڴ̼������Ʒ�[15]:�����������½���һ����Ϊ�̶���˯��ʱ�������ǿ��˯���봲������֮��Ĵ̼���Ӧģʽ�����Ʒ���ʵʩʱ�辭�������Σ���һ������ʦҪΪ������ϸ�Ľ������Ʒ�ÿһ����Ŀ�ĺͺ����ԣ��ڶ�������ʦҪ��������������������ʦ�����Լ����������Ѻ��˿�������������ʦ�����ι��������ϸ�������Ҫ��ִ�С����Ʒ�ͨ�����ٻ�ȥӰ��˯�ߵĻ���������߽���������˯���봲������֮���������ϵ�����̶�����������ͨ���˷���һ�����ʹ˯��ʱ������30��40���ӡ��ɴ˿ɼ����Ʒ������õ�Ч�����ҿ�����ԭ����ʧ�ߺͼ̷���ʧ�ߣ��̼������Ʒ�ʵʩʱ��Ҫ�������¼��㣺��һ��������δ�е������ɽ������һ����ڴ��ϣ������Һʹ��Ĺ��ܽ�������˯�ߺ������������Ҫ������֮����ɣ��ڶ���������20����������Ȼ���ڴ���˯����ʱӦ��ʱ�뿪�������ң�ֱ������˯�����ɻش��ϣ�������Ȼ��˯���ѣ������ظ��ڶ����裬�ò���ɸ��ݻ����������ظ�ʹ�ã����������߱�Ҫ������ǰһ�켸����˯����ʱ�����̶��������ע�⣬ԭ���ϻ��߰��첻Ҫ���ݻ�С˯����������˯��ѹ�������˯��Ч�ʡ���˯����������[16]:���˯�����֪ʶ��һ�������������ʳ���˶������⡢����˯��ģʽ���������������ı仯���ơ�����ԭ����ʧ�ߵij��������ɴ����˯������ϰ�����𣬼����ߴ�������ʽ������������������ͨ���Ի��߽���˯���������������иı�ͽ������������������˯��������������ʾ���������ߵ�˯��ϰ��Ƿ�ѣ����������Ʒ����ƺ����Ѻ���������顢˯��Ч�ʡ�˯����ȼ������Եõ�����[17]������˯����������ʱ��Ҫ�����������¼��㣺��һ�����߲��ɺȺ��п��������Ʒ�翧�ȡ���ȣ����߲������̺Ⱦ�(����˯ǰ),��˯ǰ��Сʱ���ɳ���������ʳ��ڶ�����������ˮ������ƣ�������ˮ�����ӻ���ҹ���Ƶ�ʣ�Ӱ��˯�����������������Ĺ��ܽ�����˯�ߣ���������Ϣֻ���������Ͻ��У���ÿ��5�����Ӧ����ʹ�Լ��е����ڻ�Ծ���˷ܵĻ��������ģ����߿�������ʦ�İ����½���һ����˯ǰ�������̣���ÿ�չ̶�ʱ������˯ǰ���ɴ��ԣ�����һЩ���Լ��е����ÿ��ĵ�����ȣ�����Ҳ��ͨ�������ʺϵ����һ���(���ߡ��¶Ⱥ�����)�������Լ���˯�����⣬����ƽʱ(��˯ǰ��)��������ʵ��ҹ��ɵ������˶����ܷ���ѵ��[18]:�������ٴ�����ģʽ���罥��ʽ������ɣ�ּ�ڻ����Զ����ѡ�������ź���˯�ߵ�������˼ά��������������ѵ����CBT-I������������Ҫ���������������Ʒ���������ʽ����������ư������߽��������˷ܶȣ�������ѵ����ͨ������˯ǰ�������ϵ�������˼ά������������ֹͣ˼ά�����֡������ڤ�롢��ʽ�����ȷ��ɼ������Ӷ�ʹ���ߵ�������������ƽ�����ɳ��������ӿ컼����˯ʱ�䡣�о����������Ʒ���ʧ���������Լ������кܺõ�����Ч��[19]������ѵ���Ļ���Ҫ����ʹ���߲��Ϸ�������ʱ���רע��һ�������������ض��ʻ�����о�֮�У����ڴ˹����У����߾����ܲ�ȥ�����������ϴ���ĸ���˼ά���뷨��������רע[20]���ɴˣ��������߽���������³´�л�ʡ��÷����еĶ�������������ɻ���������ɣ�ʹ��ʱ��Ϊ���㡣�ݸ�����֪��������֪�ؽ�[18]:����֪���Ƽ����������ߵĴ�����������ö�Ӧ��������������˯ǰ�Ľ������������ڶ�����������˯ǰ���ȹ�ע�͵���˯���������������ֻ�����Ϊ˯�߲�������������Եĺ�������������˽��š����ǡ��־��������Ӧ���Ӷ�������ʧ��֢״����ˣ�ͨ��������֪��������֪�ؽ��Ʒ��������߶�˯�ߵĴ�������������ʧ��ԭ��Ĵ������⣬������˯�߲���ʵ�ʵ��������Ӷ�����߹��ȵ�������Ӧ����Ҫע����ǣ����ڲ�ͬ���ߴ��ڸ�����죬�����ԺͶ�����ԭ��������Ҳ������ͬ����˻��ܵ����ظ��ţ��÷���������Ч��Ҳ������Ӱ�졣
�ڽ��и�����֪��������֪�ؽ��Ʒ�ʱ����Ҫ�����������ݣ����ȣ�����ʦ���������߽����������Ʒ�������ԭ�����û��߳���˽�������ԣ��Ӷ����ӻ��ߵ������ԣ����������ܷ���Ч���Ĺؼ����أ���Σ�Ҫ�����ϴ���ص����ҵƹ⣬���ڴ���˯�����У����߲��ɽ����κο��ֻ��������֡����鿴���ȸ�����˯״̬������[21]��
1.3 ������
1.3.1 ��������
�����������о���ͳһָ���������ǰ�����Ƶ�4�ܡ����ƽ���ʱ�ɻ���������ɣ����о�����ʾ���ȷ����Ч����ʧ�����س̶�ָ��[22](Insomnia Severity InDBASex, ISI):ISI��7����Ŀ��������˯���Ѻ�˯��ά�����ѵ����س̶ȡ�����˯������ȡ��ռ书�ܡ���˯�������ע��������ʧ�ߵ�ʹ��̶ȼ���ʧ�߹�ע�̶ȡ�����0��4��5�����֣��ܷ�0��28�֣���ֵԽ��ʧ��Խ���ء�0��7����ʧ�ߣ�8��14��Ϊ���ʧ��״̬��15��21��Ϊ�ж�ʧ��״̬��22��28��Ϊ�ض�ʧ��״̬���ҹ����YU[23]����2010�꽫Morin���Ƶ�ISI��������Ϊ���İ�ʧ�����س̶�ָ������(ISI-C),���ڹ��ڻ�ù㷺Ӧ�á���˯�߸��������̬������-16[24](DBAS-16):�������������Ǵ�ѧҽѧԺMorin��˯��ר�ұ��ƣ�ּ����Ϊһ������������ʶ�𡢼������Ƕ�˯�ߺ�ʧ�ߵĸ������̬�ȡ���������ͬʱҲ���ٴ����ߡ���������16����Ŀ������1��5������Ƿ֡�4���������ӷ֣�����ʧ�����º��(��ƺ��)������˯�ߵĵ���(��Ƶ���)������˯�ߵ�����(�������)�Ͷ���ҩ���ʹ��(���ҩ��)�Լ��ܷ֡��ּܷ�������������Խ�ͣ�˵������������Խ���ԡ����ԱȽ�����ǰ����˯�����������̬���ڲ�ͬʱ������ֱ仯���۱��������ʾ�[25](BDI),������һ������21����ֱ�Ϊ0��1��2��3��4���ȼ��������ֺܷ������ߵĽ��dz̶ȳ�����ء����˽����ʾ�[26](Beck Anxiety Inventory, BAI):������������21����Ŀ�����ֱ�Ϊ4���ȼ��������ֺܷ������ߵ������̶ȳ�����ء����������İ����й���Ϊ��ѧ�緭�벢����[27]����˯���ռǣ������ϴ�ʱ��(time in bed, TIB)����˯DZ����(sleep onset latency, SOL)�����Ѵ������ܾ���ʱ��(wake after sleep onset, WASO)�����봲ʱ�䡢���ڴ�ʱ�䡢��˯��ʱ��(total sleep time, TST)����ʱ�䡢�����Ƿ�С˯��˯���������ۺͻ����Ϣ�����ۡ�˯���ռ��ǵ�ǰ����˯�������������Ч�Ĺ��ߡ�
1.3.2 ������Ч�Ķ���
����Ŀǰ���������ʧ�����Ƶ���Ч����ȷ�ж��壬���о����������±�������Ч�ʣ�ISI���ƺ��ܷ�<8��[28]����Ϊ“������Ч”��
1.3.3 �۲�ָ��
��ISI�÷ֱȽ�����ǰ�����Ƶ�4�ܡ���8�ܵ���Ч�仯���������Ƚ�����ǰ������4�ܡ�8�ܺ�DBAS-16�����֡�BDI��BAI�����ֱ仯��
1.4 ͳ�ƴ���
ʹ��SPSS 25.0��������ͳ�Ʒ��������������þ�ֵ�ͱ���(x¯±s)��ʾ����ͬʱ�����Ƚϲ����ظ������ķ��������������ͳ��ѧ����ʱ����һ����LSD���������Ƚϡ�������Ƚϲ��ö�������t��������ط������������Է�������Pearson����������ض�DBAS��Ӱ����ûع������P<0.05��ͳ��ѧ���塣
2 �� ��
2.1 ��ͬʱ�����Ч��˯��������̬�ȸı�ı仯��Ա�
��ͬʱ���ISI��DBAS�IJ�����ͳ��ѧ���塣��һ���������Ƚϣ�ISI�������Ϊ0��>4��>8�ܣ�����ʱ���������ͳ��ѧ���塣DBAS�������Ϊ����ǰ<4��<8�ܣ�����ʱ���������ͳ��ѧ���壬����1��
��1 ��ͬʱ���ISI��DBAS�IJ���(x¯±s)

��2 һ�����ϵ�DBAS�÷ֵıȽ�(x¯±s)
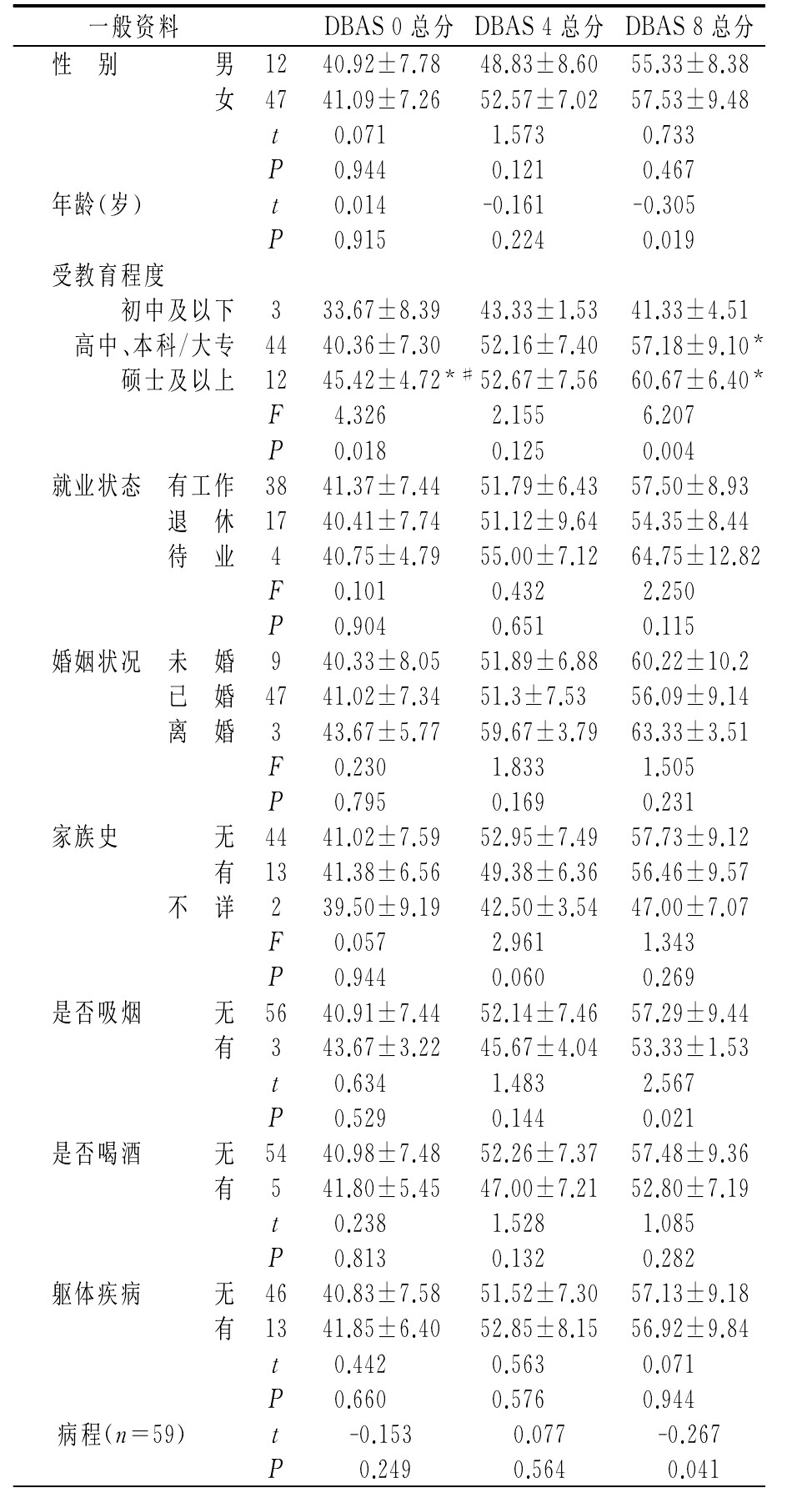
ע��*����м����±Ƚϣ�P<0.05;#��“���С�����/��ר”�Ƚϣ�P<0.052.2 һ�����ϵ�DBAS�÷ֵıȽ�
��ͬ�Ա��߸�ʱ����DBAS�ܷ�֮����ͳ��ѧ����(����DBAS����ǰ�÷ּ�ΪDBAS 0�ܷ֣�DBAS��4�ܵ÷ּ�ΪDBAS 4�ܷ֣�DBAS��8�ܵ÷ּ�ΪDBAS 8�ܷ�)�����䷽��DBAS 0�ܷ֡�DBAS 4�ֲܷ�����ͳ��ѧ���壬��DBAS 8�ֲܷ�����ͳ��ѧ���壻��ͬ�ܽ����̶ȵ�DBAS 0�ܷ֡�DBAS 8�ֲܷ�����ͳ��ѧ���塣�����ȽϽ����ʾ��DBAS 0�ܷ�“���м�����”��“���С�����/��ר”����“˶ʿ������”,������ͳ��ѧ���壬“���м�����”��“���С�����/��ר”������ͳ��ѧ���壻DBAS 8�ܷ�“���м�����”����“���С�����/��ר”��“˶ʿ������”,������ͳ��ѧ���壬“���С�����/��ר”��“˶ʿ������”������ͳ��ѧ���壻��ͬ����״����DBAS 0�ܷ֡�DBAS 4�ܷ֡�DBAS 8�ֲܷ�����ͳ��ѧ���壻��ְͬҵ��DBAS 0�ܷ֡�DBAS 4�ܷ֡�DBAS 8�ֲܷ�����ͳ��ѧ���壻��ͬ����ʷ��DBAS 0�ܷ֡�DBAS 4�ܷ֡�DBAS 8�ֲܷ�����ͳ��ѧ���壻���̻��ߵ�DBAS 8�ֵܷ��ڲ������ߣ�������ͳ��ѧ���塣�����벻���̻��ߵ�DBAS 0�ܷ֡�DBAS 4�ֲܷ�����ͳ��ѧ���壻�����벻���ƵĻ��ߵ�DBAS 0�ܷ֡�DBAS 4�ܷ֡�DBAS 8�ֲܷ�����ͳ��ѧ���壻�����弲���������弲�����ߵ�DBAS 0�ܷ֡�DBAS 4�ܷ֡�DBAS 8�ֲܷ�����ͳ��ѧ���壻���̷���DBAS 0�ܷ֡�DBAS 4�ֲܷ�����ͳ��ѧ���壬��DBAS 8�ֲܷ�����ͳ��ѧ���壬����2��
2.3 �ڲ�ͬʱ����ָ����DBAS֮��Ĺ�ϵ
����ISI��BDI��BAI������ǰ�÷ֱַ��ΪISI 0�ܷ֡�BAI 0�ܷ֡�BDI 0�ܷ֣�ISI��BDI��BAI�ĵ�4�ܵ÷ֱַ��ΪISI4�ܷ֡�BAI 4�ܷ֡�BDI 4�ܷ֣�ISI��BDI��BAI�ĵ�8�ܵ÷ּ�ΪISI8�ܷ֡�BAI 8�ܷ֡�BDI 8�ܷ֡�0��ʱ��DBAS 0�ܷ���ISI0�ܷ֡�BAI 0�ܷ֡�BDI 0�ܷ��������ͳ��ѧ���壬���ʸ���أ�4��ʱ��DBAS 4�ܷ���ISI4�ܷ֡�BAI 0�ܷ��������ͳ��ѧ���壬�ʸ���أ�8��ʱ��DBAS 8�ܷ���ISI8�ܷ֡�BAI 8�ܷ֡�BDI 8�ܷ��������ͳ��ѧ���壬���ʸ���أ�����3��
��3 ��0��4��8��ʱ��ָ����DBAS�÷ֵ������

3 �� ��
����ʧ���ֽ�����ʧ���ϰ����������2014�귢���ġ�˯���ϰ����ʷ��ࡷ������(ICSD-3)����������������г��ֹ�������ʧ�ߡ�ԭ����ʧ�ߡ�����������˯���ϰ��ȸ������ʧ�߶����ǵ����Ľ������źܴ�����ˣ��������������ķ���[29]��������ᣬ�����������������죬����ʧ����Ϊ��������֮һ���ٴ�����������ʧ�ߵķ���ͨ��Ϊҩ�����ơ�CBTI���������Լ��������Ƶȡ�ҩ������������Ч�죬���ڲ���������������ʱ������ӣ����߶���ҩ��Ĺ���������Ϊ��ҩ�Ĺ����������ѣ���Ϻֻ�����������������ֲ��ʷ�Ӧ��δ��Ҳ�����ӻ����ٴη�ҩ�Ŀ�����[30]����CBT-I��Ϊһ����������ʧ�ߵ�һ���Ʒ���������������ҩ������ʹ�á����о�����������Ч���絥����֪��Ϊ����[31]����������ڻ���������ʱ����Ȼҩ�����������ͬʱ���У�����������������������ҩ����������ã�����CBT-I����Ч�������֪ƫ�δ�õ����ľ������Ӷ�����ͣҩ������Ȼ�����ҩ�����Ƴ�����������Ӧ����֪����[32]�����ң�����ʹ��CBT-I������ʧ�ߵ���Ч�����ҩ��ͬ����������CBT-Iֱ�Ӿ�����֪ƫ��ı��˻��߶�˯�ߵĴ���������̬�ȣ���ͨ��һϵ�з�ʽ���¹���������ȷ��������֪������ʹ�����γ������õ�˯��ϰ��[33,34]�������ƽ���������ٰ����У�CBT-I��Ȼ��Ի��ߵ�˯��ϰ�߲���Ӱ�죬Ŀǰ�����о��������������á�
���о������ʾ������8�����ƣ�������ǰ��ȣ��������Ƶ����ܡ��ڰ��ܵ�ISIָ����DBASָ���������½���˵����CBT-I���Ƶ���Ч���Լ��Ի��ߵ���֪�����˻�����Ӱ�졣��������CBT-Iֱ�Ӵ���֪ƫ�����֣��ı仼�߶�˯�ߴ����������̬�ȣ���ͨ��һϵ�з�ʽ���¹�����ȷ��������֪��������ʹ�����������γ����õ�˯��ϰ��[35]����֪���γ�ȡ�����ڶ����أ����ͥ�����������������������������ϰ�ߡ����彡��״���ȡ�DBAS����������16����Ŀ���������˯�������֪�Ĺ㷺���⣬��Щ����ͨ����ʧ�����йأ������ٴ������йأ�һ���ܷ�Խ�ͣ����������ߴ��ڵ���֪����Խ���ء���ͳ�ƣ�����ƽ������Ϊ46.75±13.16�꣬������ǰ�÷������Ƶ�4��֮�����������죬����8�ܵ÷����������죬���Կ���CBT-I����4�����ϵ�ʱ�䷽���ȶ����ƻ��ߵ���֪ƫ�����ˮƽ�̶Ȳ�ͬ�Ļ���������ǰ��DBAS0�ܷ���ͳ��ѧ���壬�ҳ��м����»���DBAS0�ܷ�Ϊ���ֵ��˶ʿ�����ϻ����ܷ�Ϊ���ֵ��˵������ˮƽ�ĸߵͻ����֪�γɲ���������Ӱ�졣��ѧ��Խ�ߣ���֪����ԽС��CBT-I���ڳ��м����½���ˮƽ���ߵĴ�����֪�ĸ�����Խϲ��ʾ�����ܽ����̶�Խ�ߣ�Խ���ı������֪�������Ч����������ϰ�߷��棬������ϰ�ߵĻ��������Ƶ�8�ܵ�DBAS�÷��벻�����ߵ÷�֮�����������죬���ָܷ��ͣ����һ���̶��Ͽ���˵��������ϰ�ߵ�ʧ���ߵĴ�����֪������Խ��ѡ����̷��棬������ǰ�÷������Ƶ�4��֮�����������죬����8�ܵ÷����������죬���Կ�����CBT-I�Ը��Ʋ��̸��õĻ�����֪ƫ����Ҫ����4�����ϵ�ʱ����ܼ�Ч��������ǰ�����Ƶ�8�ܽ��������ߵ�BAI��BDI��ISI�÷���DBAS�÷ֳʸ���أ�˵�����Ż����������������IJ��ϸ��ƣ�˯������Ҳ��֮��ߣ���֪ƫ����һ����С������������о���ʾ������˯���ϰ��Ĺؼ����ذ�����˯�ߴ����������̬�ȡ����Ⱦ���(����֪�����������������༰������ϵͳ��)�Լ������˯��ϰ��[36,37,38,39]��ֵ��ע����ǣ������Ƶ����ܣ�����BDI�÷���DBAS�÷�δ������ԣ�����һ���̶���˵���ˣ�������֪������Ч�������ܵ����Ǻ�˯��������Ӱ�졣��֮��ͨ��8�����ƿ��Կ�������������������Ρ�����ˮƽ����������ϰ�ߡ����������Լ����̳��̵����ؾ�����Ӱ�쵽����˯��������̬�ȵĸ��Ƴ̶ȣ�����Ӱ����Ч��
��ͬ�����о����бȽϣ����ຣӥ[40]��Saletu��[41,42]�о���ʾ������˯���ϰ��������һ���̶ȵ��������⣬��˯�������ĺû�Ҳ���ܵ�������Ӱ�졣Ǯ������[43]�о����֣���˯�ߴ�����֪���γɸ����ܵ����߾���������ʧ����صĸ����¼��������Ӱ�죬�γɴ����ҹ��ŵ�����ģʽ���Ӷ�����ʧ��֢״�����뱾�о��������һ�¡����⣬̽��ʧ�ߵ���֪��Ϊ�Ʒ��ڽ���ʧ������֪�����е�Ӱ�����ص��о����ȱ����
���о����ھ����ԣ����о����ٴ����ݲɼ����û������ұ�����Գ�ʽ������δ����ർ˯������¼�ǵȿ۲������ߣ����ݴ��������ԡ���ʵ�ϣ��Ⲣ�����Ʊ��о���������壬��Ϊ����ʧ�ߵ���������ڻ��ߵı��棬����ʵ���Ҽ��Ľ��[44]�����⣬���о�ֻ������CBT-I���Ʒ������������ж���֪�ĸ��ƣ�����������С�������о�Ӧ����CBT-I��ͬ�����Ʒ�������֪ƫ��ĸ���Ч����
����������CBT-I���ƶ���ʧ���ߵ���֪ƫ����ƾ�����Ч���ڿ���Ӱ��CBT-I������֪�������У����ߵ�һ���������(��������)�ͽ���ʷ��δӰ��CBT-I���ƻ�����֪����Ч���ٶȺ���Ч�ij�������˯�ߴ�������Ľ�������������Ρ��Ļ�ˮƽ����������ϰ�ߡ������Լ����̳��̵ȷ����Ӱ�졣��ˣ��ٴ�������Ӧ��ֿ��ǵ����ߵĸ�������ԣ��ƶ����Ի������Ʒ��������ȶ���Ч���츣���ߡ�
�����
[1] ½�֣�����ߗ������ѧ[M].6�森�������������������磬2017:574-574
[2] National Institutes of Health.National institutes of health state of the science conference statement on manifestations and management of chronic insomnia in adults,June 13-15,2005[J].Sleep,2005,28(9):1049-1057
[3] Buysse D J.Insomnia[J].JAMA,2013,309(7):706-716
[4] Krystal A D.A compendium of placebo-controlled trials of the risks/benefits of pharmacological treatments for insomnia:The empirical basis for U.S.clinical practice[J].Sleep Med Rev,2009,13(4):265-274
[5] Qaseem A,Kansagara D,Forciea MA,et al.Management of chronic insomnia disorder in adults:A clinical practice guideline from the American college of physicians[J].Ann Intern Med,2016,165(2):125-133
[6] �л�ҽѧ����ѧ�ֻ�˯���ϰ�ѧ�飮�й�����ʧ�����������ָ��[J]���л�����־��2012,45(7):534-540
[7] Espiec A,Brooks D N,Lindsay W R.An evaluation of tailored psychological treatment of insomnia[J].J Behaviour Therapy Experimental Psychiatry,1989,20(2):143-153
[8] Kuisk L A,Bertelson A D,walsh J K.Presleep cognitive hyperarousal and affects as factors in objective and subjective insomnia[J].Perceptual Motor Skills,1989,69(7):1219-1225
[9] Lichsein K L,Rosenrhal T L.Insomniacs perceptions of cognitive versus somatic determinants of sleep disturbance[J].J Abnormal Psyhology,1980,89(1):105-107
[10] �ź�գ���������¬�ң��ȣ���֪��Ϊ�Ʒ����ҩ������ԭ����ʧ�ߵ���������о�[J]���й���ҩ���ٴ���־��2010,29(6):426-429
[11] Morin C M,Beaulieu-Bonneau S,Bélanger L,et al.Cognitivebehavior therapy singly and combined with medication for persistent insomnia:Impact on psychological and daytime functioning[J].Behav Res Ther,2016,87:109-116
[12] Morin C M,Edinger J D,Krystal A D,et al.Sequential psychological and pharmacological therapies for comorbid and primary insomnia:Study protocol for a randomized controlled trial[J].Trials,2016,17(1):118-129
[13] Perlis M L,Smith M T,Fnp-C B J M,et al.Cognitive behavioral treatment of insomnia[M].Springer New York,2005:421-428
[14] Spielman A J,Paul S,Thorpy M J.Treatment of chronic insomnia by restriction of time in bed[J].Sleep,1987,10(1):45-56
[15] Lichstein K L,Wilson N M,Johnson C T.Psychological treatment of secondary insomnia[J].Psychology&A ging,2000,(15):232-240
[16] Harvey A G.Pre-sleep congnitive activity:a comparison of sleep-onset insomniacs and good sleepers[J].British Journal of Clinical Psychology,2000(39):275-286
[17] Hoch C C,Reynolds I II C H,BuysseD J,et al.Protecting sleep quality in later life:apilot study of bed restriction and sleep hygiene[J].Journals of gerontology Series B:Psychological Sciences and Social Sciences,2001,56(1):52-59
[18] Morin C M,Hauri P J,Espie C A,et al.Non-pharmacologic treatment of chronic insomnia.An American academy of sleep medicinereview[J].Sleep,1999,22(8):1134-1156
[19] Anonymous.Integration of behavioral and relaxation approaches into the treatment of chronic pain and insomnia NIH Technology Assessment Panel on Intergration of Behavioral and Relaxation Approaches into the Treatment of Chronic Pain and Insomnia[J].JAMA,1996,276(4):313-318
[20] �ű��������ʧ�ߵ���֪��Ϊ����[J]���й�����������־��2004,18(12):882-884
[21] Ascher L M,Turner R M.A comparison of two methods for the administration of pradoxical intention[J].Behaviour Research&Therapy,1980,18(2):121-126
[22] Bastien C H,Vallieres A,Morin C M.Validation of the insomnia severity index as an outcome measure for insomnia research[J].Sleep Med,2001,2(4):297-307
[23] Yu D S.Insomnia severity index:Psychometric properties with Chinesecommunity-dwelling older people[J].J Adv Nurs,2010,66(10):2350-2359
[24] ��ʿ�裬ŷ��ϼ��³��죮��ʽ˯�������̬����������Ч���о�[J]���л���Ϊҽѧ���Կ�ѧ��־��2014,23(4):369-371
[25] �л�ҽѧ�ᾫ��ѧ�ֻᣮ�й������ϰ���������ϱ������棨�����ϰ����ࣩ[J]���л��������־��2001,34(3):184-188
[26] Beck A T,Epstein N,Brown G,et al.An inventory for measuring clinical anxiety:Psychometric properties[J].J Consult Clin Psychol,1988,56(6):893-897
[27] ��һ�森���˽������������İ棩ָ���ֲ�[M]���������й���Ϊ��ѧ�磬2000:1-29
[28] Ohayon M M,Partinen M.Insomnia and global sleep dissatisfaction in Finland.[J]Sleep Res,2002,11:339-346
[29] Parthasarathy S,Vasquez M M,Halonen M,et al.Persistent insomnia is associated with mortality risk[J].Am J Med,2015,128(3):268-275
[30] Baillargeon L,Landreville P,Verreault R,et al.Discontinuation of benzodiazepines among older insomniac adults treated with cognitive-behavioural therapy combined with gradual tapering:A randomized trial[J].CMAJ:Canadian Medical Association Journal,2003,169(10):1015-1020
[31] ������������࣬�������ȣ�ʧ�߰������뵥��ʧ����ʧ����֪��Ϊ���Ƶ���Ч����[J]���л��������־��2020,53(2):140-145
[32] ���θ֣����շ�����������֪��Ϊ��������ʧ��֢���ٴ���Ч����[J]���й�����������־��2002,16(3):160-164
[33] Charles M M,Veronique M L,Anouk G N.Nonpharmacological treatment of late-life insomnia[J].Journal of Psychosomatic Research,1999,46(2):103-116
[34] Bootzin R R,Epstein D,Wood J M.Strimulus control instructions,case studies in insomnia[M].New York:Plenim Press,1991
[35] Charles M M,Veronique M L,Anouk G N.Nonpharmacological treatment of late-life insomnia[J].Journal of Psychosomatic Research,1999,46(2):103-116
[36] ����ۣ�����ϼ����گ����˯�߸��������̬��������ʧ��֢���߽��������е�Ӧ��[J]������ҽѧ��2010,39(13):1769-1770
[37] �����������£����й�����ʧ�����������ָ�ϡ����[J]���й��ִ�������־��2013,13(5):363-367
[38] Association A P.Diagnostic and Statistical Manual of Mental Disorders,Fifth Edition(DSM-5)[S].Arlington,VA:American Psychiatric Association,2013
[39] Medicine A A oS.The International Classification of Sleep Disorders-Third Edition(ICSD-3)[S].Darien,IL:American Academy of Sleep Medicine,2014
[40] �ຣӥ�����������꣮����֢����˯����Ϊ��˯�������ϰ����о�[J]���л��������־��2000,33(1):23-25
[41] Saletu B.Therapy for sleep disorders in depressives[J].Psychopathology,1986,19(2):239-262
[42] Fenichel O.The Psychoanalytic Theory Of Neurosis[M].Routledge&Kegan Paul Ltd.,London 2006
[43] Ǯ��������ΰ�����ع��ˣ��ȣ�ʧ��֢������֪�����ص����֪����Ч��[J]���й�����������ʵ����2006,12(8):719-720
[44] Mitchell M D,Gehrman P,Perlis M,et al.Comparative effectiveness of cognitive behavioral therapy for insomnia:A systematic review[J].BMC Fam Pract,2012,13:40-50
��������


