原发性失眠患者的睡眠结构特点
作者:admin 来源:未知 日期:2021-04-19 11:19人气:
摘 要:
目的 观察原发性失眠(PI)患者整夜多导睡眠图(PSG)监测的特点,分层比较不同性别、年龄以及受教育年限PI患者的客观睡眠结构与健康人群的差别。方法 筛选2016年1月1日—2019年3月31日就诊于甘肃省人民医院睡眠医学中心的PI患者,随机筛选与之年龄、性别相匹配的健康人群作为对照组。通过问卷调查方式收集受试者的一般临床资料,包括年龄、体重指数(BMI)、受教育年限、失眠严重程度、匹兹堡睡眠质量、抑郁程度、状态—特质焦虑程度等,并进行PSG监测,记录总睡眠时间(TST)、各期睡眠百分比以及入睡潜伏期(SL)、脑电醒觉反应指数(ArI)、睡眠效率(SE),比较分析PI患者PSG的特点。结果 PI患者的年龄、性别、BMI与对照组差异无统计学意义。与对照组相比,PI患者TST减少、SE降低、SL延长、ArI增加,N1%、N2%增多,N3%、REM%减少。不同性别、不同年龄以及不同受教育年限的PI患者睡眠结构与对照组相比,均表现为N1%、N2%增多,N3%、REM%减少。结论 PI患者睡眠结构改变表现为深睡眠减少,浅睡眠增加;性别、年龄以及受教育年限对PI患者睡眠结构没有影响。
关键词:
原发性失眠 多导睡眠图 睡眠结构
Characteristics of sleep structure in patients with primary insomnia
Su Xiao-yan Zhao Li-jun Zhou Li-ya Xie Yu-ping Hui Pei-lin Ma Wei Wang Jin-feng Guo Bin Wang Xu-bin Fan Jie
Sleep Medicine Center, Gansu Provincial Hospital; Faculty of Health Science, The University of Adelaide; EEG Electromyography Room, Gansu Provincial Hospital;
Abstract:
Objective To observe the characteristics of overnight polysomnography(PSG) in patients with primary insomnia(PI), and to compare the difference of sleep structure between PI patients and healthy people,with different gender, age and education level. Methods Patients with PI who were admitted to Sleep Medicine Center of Gansu Provincial Hospital from January 1, 2016 to March 31, 2019 were screened. Healthy individuals matched by age and gender were randomly selected as the control group. The general clinical data of the subjects, including ages, body mass index(BMI), years of education, insomnia severity index, Pittsburgh sleep quality index, Beck depression inventory, state-trait anxiety inventory, etc. were collected by questionnaire, and PSG was performed to record the total sleep time(TST) and the percentage of sleep in each period;sleep latency(SL) and electroencephalography arousal response index(ArI) and sleep efficiency(SE) were compared to analyze the characteristics of PSG in patients with PI. Results There were no difference in age and BMI between the PI patients and the control group. Compared with the control group, PI patients had decreased TST and SE, extended SL and ArI, increased N1% and N2%, decreased N3% and REM%. Compared with the control group, the sleep structure of PI patients of different genders, age and years of education showed an increase of N1% and N2%, and a decrease of N3% and REM%. Conclusion Sleep structure changes in patients with PI showed a decrease in deep sleep and an increase in shallow sleep; gender, age, and education levels had no working in the changes in the sleep structure of PI patients.
Keyword:
primary insomnia; polysomnography; sleep structure;
失眠是指个体主观上对睡眠时间和/或睡眠质量不满意,且日间社会功能受到影响的一种疾病[1]。失眠的发生率中国为38.2%[2],加拿大为40.2%[3],英国为38.6%[4],美国为33.3%[5],全球约1/3的人口遭受失眠的困扰。研究[6—11]显示长期失眠可引起心理、身体的疾病,甚至导致死亡和社会安全事故。失眠主要分为原发性失眠(primary insomnia,PI)和继发性失眠[12]。
1 研究对象与方法
1.1 研究对象
本研究连续性纳入2016年1月1日—2019年3月31日就诊于甘肃省人民医院睡眠医学中心的PI患者,并筛选年龄、性别与PI组相匹配健康人群作为对照组,保证2组成员无血缘关系。所有人均进行多导睡眠图(polysomnography,PSG)监测,排除主观性失眠,PI组患者157例,其中男性48例,女性109例;对照组133例,男性43例,女性90例。本研究经甘肃省人民医院伦理委员会批准(批准文号:sy1120150043),且所有患者及对照组成员均签署了知情同意书。
1.2 PI诊断标准
按照PI诊断标准[12]:(1)个体主观对睡眠数量和/或睡眠质量不满意,且伴有下列1项(或多项)相关症状:(1)入睡困难;(2)睡眠维持困难;(3)早醒,且不能再次入睡。(2)失眠导致白天生活及工作受到影响。(3)每周至少3晚失眠且持续时间至少3个月。(4)睡眠机会充足仍出现睡眠不足。(5)排除其他种类的睡眠—觉醒障碍,且不是药物或毒品等的生理效应。(6)共存的身心不适不能完全解释失眠的主诉。
1.3 排除标准
(1)由于其他睡眠/精神障碍以及酒精或药物毒物等医学问题引起的继发性失眠;(2)伴有严重躯体疾病患者,如高血压、糖尿病、甲状腺疾病患者;(3)有其他明确的失眠原因,如近期遭受重大心理刺激而致失眠者;(4) PSG监测结果为主观性失眠患者;(5) PSG监测结果示呼吸暂停低通气指数(apnea hypopnea index,AHI)>15者。
1.4 研究方法
1.4.1 PSG监测
采用红外线同步记录视频、音频的整夜多导睡眠呼吸监测仪(AV-PSG)对所有入组的受试者睡眠监测,监测室温度设为20~22°C。所有受试者白天不服用茶水,咖啡因等,当晚不服用睡眠药物,22∶00开始监测,早晨7∶00结束监测。信号采集:音频,视频,左、右眼电,2导下颌肌电,双侧额叶、中央、枕区脑电图,双下肢胫前肌电、口鼻热敏、鼻气流压力、胸腹部呼吸运动度、手指末端血氧饱和度。所有入组者监测时由同一个专业的睡眠技师实时观察。
1.4.2 量表评分
每个入组对象在研究者的指导下分别完成以下量表填写:(1)健康与疾病定量测试法(RTHD-R)筛查排除精神障碍患者;(2)失眠严重程度指数(insomnia severity index,ISI)、匹兹堡睡眠质量指数表(Pittsburgh sleep quality index,PSQI);(3)状态焦虑问卷(state anxiety inventory,SAI)、特质焦虑问卷(trait anxiety inventory,TAI);(4)贝克抑郁自评量表(Beck depression inventory,BDI)。
1.4.3 PSG分图及各项数据计算方法
睡眠脑电图由接受过专业培训的睡眠技师分图,睡眠分期按照文献[13]的标准执行。


其中,TST、SL、SE、Ar I分别指总睡眠时间、睡眠潜伏时间、睡眠效率、脑电醒觉反应指数。
美国睡眠医学会将睡眠过程分为清醒期(W)、浅睡眠期(N1、N2)、深睡眠期(N3)、快速眼动睡眠期(rapid eye movement,REM)。N1%、N2%、N3%、REM%为各期(N1、N2、N3、REM)睡眠时间占总睡眠时间的百分比。
1.5 统计学方法
所有数据以SPSS 20.0软件进行统计分析。计量资料先进行正态性、方差齐性检验,计数资料进行χ2检验,正态分布的计量资料以平均数±标准差(xˉ±s)表示,PI组与对照组之间的比较,若方差齐则进行两独立样本的t检验,若方差不齐则进行Wilcoxon秩和检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 PI组患者年龄、性别、受教育年限分布
18~44岁的失眠患者64例(41%),45~65岁的失眠患者93例(59%)。PI患者中,女性109例(69%),男性48例(31%),女性患者人数是男性的2.27倍。受教育年限≤9 a的PI患者20例(13%),10~12 a的38例(24%),>12 a的99例(63%)。
2.2 基本特征及睡眠结构比较
PI组与对照组在年龄、性别、身高、体重、体重指数(body mass index,BMI)、受教育年限方面差异无统计学意义(P>10.05),见表1。PI组与对照组相比,AHI差异无统计学意义(P>0.05);而TST、SE较对照组减少,SL、Ar I较对照组增加,差异有统计学意义(P<0.05),见表2。PI组与对照组相比,ISI、PSQI、BDI、TAI、SAI量表评分均有统计学意义(P<0.05),见表3。
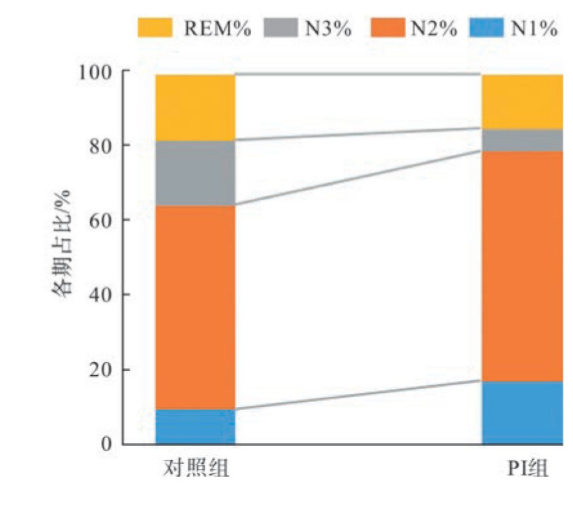
睡眠结构方面,PI组与对照组相比,N1%、N2%、N3%、REM%差异均有统计学意义(P<0.05)。其中N1%、N2%较对照组增加,N3%、REM%较对照组减少,见图1。比较不同性别、年龄、受教育年限的PI组与对照组,PI组患者睡眠结构变化均表现为N1%、N2%增多,N3%、REM%减少(P<0.05)。
表1 基本资料
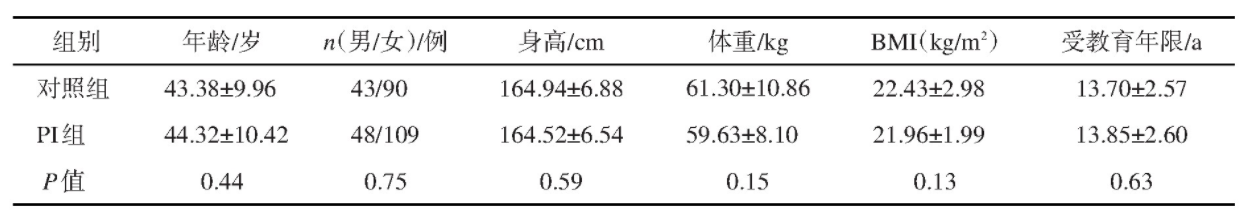
表2 睡眠监测指标

表3 量表得分
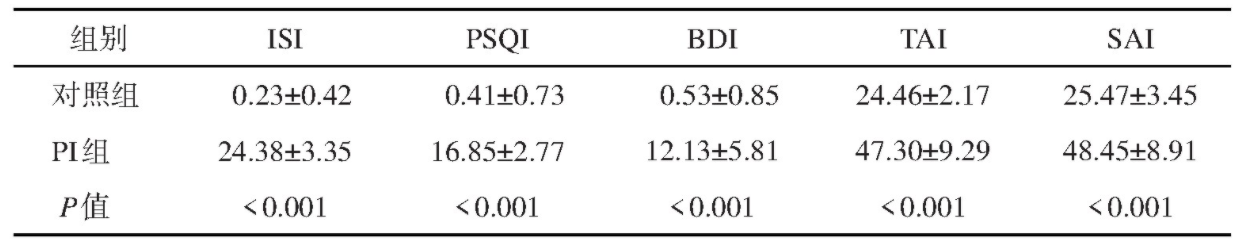
图1 睡眠结构
3 讨论
失眠相关研究均显示女性失眠发病率高于男性[14],但女性容易失眠的原因目前尚无定论,可能有社会原因,也可能与女性相关激素减少有关[15]。关于失眠性别差异的荟萃分析结果肯定了女性的失眠易感性[16],本研究亦显示,女性失眠发病率高于男性。
本研究筛选PI患者,以失眠为主诉,ISI评分显示患者均为中重度失眠,联系临床特点,轻度失眠患者由于工作、家庭事务繁忙等原因一般不寻求诊治,或者通过保健及食疗等寻求改善,因此临床病历中极少见。PSQI评分提示患者睡眠质量差,满足本研究纳入标准,且排除其他器质性病变及其他疾病继发的失眠。患者伴有焦虑及抑郁情绪,BDI、TAI、SAI评分与对照组差异均有统计学意义,追溯原因,患者最早无明显诱因出现失眠,且失眠初期并无明显情绪异常,随着疾病发展逐渐出现情绪变化,提示长期失眠对情绪影响显著[17—19],焦虑抑郁情绪考虑为长期失眠所继发的症状,不予排除。
本研究数据显示,PI患者SL延长,Ar I增加,SE降低,浅睡眠增加,深睡眠减少,TST减少。研究[20]发现与正常组相比,慢性失眠组SL、N1%、N2%、入睡后觉醒时间及觉醒次数增多,而慢波睡眠减少,结果与本研究相近。本研究证实:性别、年龄、受教育年限等因素对于睡眠结构无明显影响,分析原因可能由于睡眠作为人的基本生理需求,睡眠结构保证人体的一般功能,外在因素不能轻易影响睡眠结构。
临床就医的PI患者多为中老年女性,PI患者均表现为TST减少,睡眠效率降低,深睡眠减少,浅睡眠增加;不同性别、年龄以及受教育年限对于睡眠结构无明显影响,均表现为浅睡眠增加、深睡眠减少。PI患者长期失眠后,不同患者的睡眠结构分期变化基本相同。
本研究不足之处为未对样本覆盖的地域进一步细分,且由于现代社会人口流动性大,居住环境变动较大,前期研究未详细记录患者长期居住环境的海拔数据,未来拟继续扩大样本量进行系统抽样进而全面分析。
参考文献
[1]陶庆.原发性失眠患者记忆功能和睡眠脑电图研究[D].合肥:安徽医科大学第一附属医院,2013
[2]黄霞.调神汤加减治疗失眠症临床疗效观察[J].中国药物与临床,2017,17(10):1492-1494
[3]Morin CM,Le Blanc M,Bélanger L,et al.Prevalence of insomnia and its treatment in Canada[J].Canadian Journal of Psychiatry:Revue Canadienne de Psychiatrie,2011,56(9):540-548
[4]Calem M,Bisla J,Begum A,et al.Increased prevalence of insomnia and changes in hypnotics use in England over15 years:analysis of the 1993,2000,and 2007 national psychiatric morbidity surveys[J].Sleep,2012,35(3):377-384
[5]Kessler RC,Berglund PA,Coulouvrat C,et al.Insomnia and the performance of US workers:results from the America insomnia survey[J].Sleep,2011,34(9):1161-1171
[6]Baglioni C,Spiegelhalder K,Lombardo C,et al.Sleep and emotions:a focus on insomnia[J].Sleep Medicine Reviews,2010,14(4):227-238
[7]Mai E,Buysse DJ.Insomnia:prevalence,impact,pathogenesis,differential diagnosis,and evaluation[J].Sleep Medicine Clinics,2008,3(2):167-174
[8]Sivertsen B,Krokstad S,Øverland S,et al.The epidemiology of insomnia:associations with physical and mental health:the HUNT-2 study[J].Journal of Psychosomatic Research,2009,67(2):109-116
[9]Kamphuis J,Meerlo P,Koolhaas JM,et al.Poor sleep as a potential causal factor in aggression and violence[J].Sleep Medicine,2012,13(4):327-334
[10]Kessler RC,Berglund PA,Coulouvrat C,et al.Insomnia,comorbidity,and risk of injury among insured Americans:results from the America insomnia survey[J].Sleep,2012,35(6):825-834
[11]Godet-CayréV,Pelletier-Fleury N,Le Vaillant M,et al.Insomnia and absenteeism at work.Who pays the cost[J].Sleep,2006,29(2):179-184
[12]美国精神医学学会.精神障碍诊断与统计手册[M].张道龙译.第五版.北京:北京大学出版社,2014:155-156
[13]高和,殷光中.睡眠及其相关事件判读手册[M].北京:人民卫生出版社,2018
[14]Li RH,Wing YK,Ho SC,et al.Gender differences in insomnia:a study in the Hong Kong Chinese population[J].Journal of Psychosomatic Research,2002,53:601-609
[15]Krystal AD,Edinger J,Wohlgemuth W,et al.Sleep in peri-menopausal and post-menopausal women[J].Sleep Medicine Reviews,1998,2(4):243-253
[16]张斌,荣润国.失眠性别差异的荟萃分析[J].中国心理卫生杂志,2007,21(10):731-735
[17]Chiara B,Dieter R.Is chronic insomnia a precursor to major depression?Epidemiological and biological findings[J].Current Psychiatry Reports,2012,14(5):511-518
[18]Hein M,Lanquart JP,Loas G,et al.Similar polysomnographic pattern in primary insomnia and major depression with objective insomnia:a sign of common pathophysiology[J].BMC Psychiatry,2017,17(1):273
[19]王金凤,谢宇平,方金瑞,等.神经肽S受体rs324981基因多态性与原发性失眠及其睡眠结构的相关性分析[J].兰州大学学报:医学版,2021,47(1):80-84,91
[20]宋立敏,鲁珊珊,王大伟,等.慢性失眠患者睡眠结构与注意力、记忆的相关性[J].山东大学学报:医学版,2019,57(4):52-58


